Oncologic Imaging: PET-CT, MRI y la Precisión en el Estadio del Cáncer
 feb, 22 2026
feb, 22 2026
El cáncer no se trata solo con quimioterapia o cirugía. Antes de decidir qué hacer, los médicos necesitan saber exactamente dónde está el tumor, cuánto ha crecido y si ha llegado a otros órganos. Eso se llama estadio. Y para eso, las imágenes médicas son clave. Hoy en día, tres tecnologías dominan esta tarea: PET-CT, MRI y, cada vez más, PET-MRI. Cada una tiene sus ventajas, sus límites y sus momentos perfectos. No hay una mejor en todos los casos. La clave está en elegir la correcta para cada paciente y cada tipo de cáncer.
¿Qué es el estadio del cáncer y por qué importa tanto?
El estadio del cáncer no es solo un número. Es el mapa que dice si el tumor es pequeño y localizado (estadio I) o si ya se ha extendido a ganglios linfáticos o a órganos lejanos (estadio IV). Esto decide si un paciente necesita cirugía, radiación, quimioterapia, o una combinación. Un estadio mal evaluado puede significar que un tumor se deja pasar, o que un paciente recibe tratamiento innecesario con efectos secundarios graves. Por eso, la precisión en las imágenes no es un lujo: es una necesidad vital.
Imagina un tumor en el pulmón. Una radiografía normal puede mostrar una sombra, pero no dice si es maligno, ni si ha invadido el corazón o los huesos. Aquí entran en juego las imágenes avanzadas. Cada tecnología aporta una pieza diferente del rompecabezas.
PET-CT: el trabajo pesado de la oncología
El PET-CT combina dos mundos: el metabolismo y la anatomía. La parte PET usa un rastreador radiactivo, casi siempre 18F-FDG, que se acumula en las células con mucho metabolismo -como las del cáncer-. La parte CT da una imagen detallada del cuerpo, como una tomografía convencional. Juntas, muestran no solo dónde está el tumor, sino también cuán activo es.
Esta combinación se volvió estándar después de 2001, cuando los primeros equipos comerciales llegaron a los hospitales. Hoy, es el método más usado en todo el mundo. Es rápido: un estudio completo toma entre 15 y 20 minutos. Es eficaz para muchos cánceres: pulmón, linfoma, melanoma, cáncer colorrectal. Y es capaz de detectar metástasis que otras pruebas pasan por alto.
Pero tiene sus problemas. Usa radiación -entre 10 y 25 mSv por estudio-, lo que suma exposición si el paciente necesita múltiples revisiones. También falla en algunos tumores. Por ejemplo, en ciertos cánceres de próstata o cerebro, las células no absorben mucho FDG, así que el PET puede verse «limpio» aunque el cáncer esté allí.
MRI: la imagen con más detalle, sin radiación
La resonancia magnética (MRI) no usa radiación. En su lugar, usa campos magnéticos y ondas de radio para crear imágenes de los tejidos blandos con un nivel de detalle que ninguna otra tecnología iguala. Esto la hace ideal para tumores en el cerebro, la médula espinal, el hígado, la próstata o el útero.
Un MRI de 3 Tesla puede distinguir entre una célula cancerosa y un tejido normal con una resolución de hasta 0.5 mm. Técnicas como la imagen de difusión (DWI) incluso muestran cómo se mueve el agua dentro de los tejidos -algo que cambia en los tumores-. En el cáncer de próstata, el MRI multiparamétrico ha reemplazado a la biopsia aleatoria en muchos casos, porque permite localizar con precisión las zonas sospechosas.
Pero no es perfecto. Toma mucho más tiempo: entre 30 y 60 minutos. No sirve para pacientes con marcapasos, implantes metálicos o claustrofobia. Y aunque muestra muy bien la forma y el tamaño del tumor, no siempre distingue si un tejido es canceroso o solo inflamado.
PET-MRI: la unión que cambia el juego
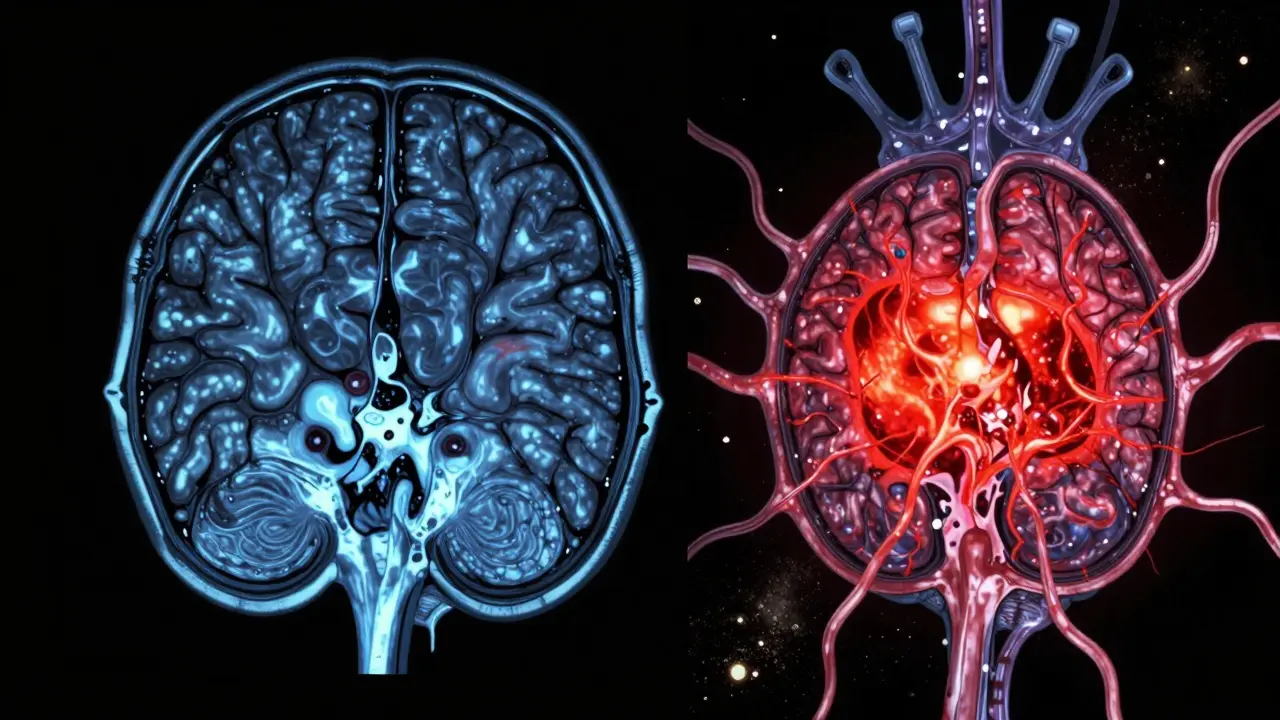
En 2010, Siemens lanzó el primer PET-MRI comercial. Era un sueño: tener la sensibilidad metabólica del PET y el detalle anatómico del MRI en una sola máquina. Hoy, esta tecnología sigue siendo costosa y menos común, pero está ganando terreno donde importa más: en tumores complejos.
En el cerebro, por ejemplo, es casi indispensable. Después de la radioterapia, es difícil saber si una lesión es tumor recurrente o daño por radiación. El MRI solo lo acierta en un 70-80%. El PET-MRI lo hace en un 85-90%. En el hígado, un estudio de 2022 mostró que el 68% de los radiólogos confían más en el PET-MRI para diferenciar metástasis de quistes benignos.
En el cáncer de páncreas, una investigación de 2023 encontró que el PET-MRI cambió el plan de tratamiento en casi la mitad de los pacientes. ¿Por qué? Porque detectó metástasis ocultas que el PET-CT pasó por alto.
Y por supuesto, reduce la radiación. Al eliminar el escaneo CT, el PET-MRI corta la exposición a la mitad. Esto es crucial para niños, adolescentes y adultos jóvenes que necesitan seguimiento durante años.
¿Cuándo usar cada una? Comparación práctica
No hay una regla universal. Pero hay patrones claros. Aquí te dejamos una guía basada en evidencia real:
| Cáncer | PET-CT | MRI | PET-MRI |
|---|---|---|---|
| Próstata | Buena para metástasis óseas, pero pobre en localización primaria | Mejor para detección inicial y evaluación local | Mejor combinación para estadio completo y recaídas |
| Pulmón (no microcítico) | Estándar de oro para estadio y metástasis | Útil para lesiones mediastinales | Mejor en casos complejos o cuando se necesita reducir radiación |
| Cerebro | Limitado: no distingue bien recidiva de necrosis | Buena, pero con errores frecuentes | Superior: 85-90% de precisión en diferenciar recidiva |
| Hígado y páncreas | Medio: puede perder metástasis pequeñas | Excelente para anatomía, pero no siempre para actividad | Mejor opción: detecta más lesiones y cambia tratamiento en 49% de casos |
| Pelvis (cervical, uterino, rectal) | Útil, pero con menor contraste de tejidos | Excelente para extensión local | Superior: combina actividad tumoral con anatomía detallada |
| Pediatría | Evitar si es posible por radiación | Buena opción | Recomendado: sin radiación + alta sensibilidad |
Costos, accesibilidad y desafíos reales
El PET-CT cuesta entre 1.8 y 2.5 millones de dólares. El PET-MRI, entre 3 y 4.2 millones. Y eso es solo la máquina. El MRI requiere una sala blindada con costos de hasta 250,000 dólares. El PET-CT solo necesita blindaje de plomo, más barato. Por eso, en muchos hospitales, el PET-CT sigue siendo el único disponible.
El tiempo también cuenta. Un PET-CT dura 20 minutos. Un MRI, hasta una hora. Un PET-MRI, entre 45 y 60 minutos. Para pacientes enfermos, ancianos o con dolor, esa duración puede ser insoportable. Y si se mueven, las imágenes se borran.
La formación también es más exigente. Un radiólogo necesita 6-12 meses para dominar el PET-CT. Para el PET-MRI, se necesitan 3-6 meses adicionales. Muchos centros no tienen el personal capacitado. Y en Estados Unidos, el costo por estudio de PET-MRI es un 50% más caro que el PET-CT: entre 2,500 y 3,500 dólares frente a 1,600 y 2,300.
¿Vale la pena? En ciertos casos, sí. Un estudio de 2021 mostró que el 82% de los centros que usan PET-MRI lo mantienen porque la información que da cambia decisiones clínicas. Pero solo el 45% lograron integrarlo sin problemas. El mayor obstáculo: los artefactos en la corrección de atenuación. Si no se corrige bien, el PET puede dar lecturas falsas.
Lo que viene: inteligencia artificial y nuevos rastreadores
En 2024, Siemens lanzó el BioMatrix 600, un PET-MRI que hace un escaneo completo del cuerpo en solo 6 minutos. Eso resuelve uno de los mayores problemas: el tiempo.
También hay nuevos rastreadores. En vez de FDG, ahora se usan moléculas como 68Ga-PSMA-11 para el cáncer de próstata, que se adhiere mucho mejor a las células cancerosas. Combinar esto con MRI multiparamétrico es el futuro.
La inteligencia artificial también está entrando. En la RSNA 2023, se presentaron algoritmos que analizan patrones en imágenes PET-MRI para predecir si un tumor responderá a la quimioterapia, antes incluso de que el paciente la reciba. Esto no es ciencia ficción: ya se prueba en ensayos clínicos como el NCI PREDICT (NCT04535920).
Conclusión: no hay una sola solución, pero sí una decisión correcta
El PET-CT sigue siendo el trabajo pesado de la oncología: rápido, disponible, eficaz para muchos cánceres. El MRI es el maestro de los tejidos blandos, sin radiación, pero lento y limitado en algunos casos. El PET-MRI es el superpoder: más preciso, menos radiación, mejor para tumores complejos… pero caro, lento y difícil de implementar.
La decisión no depende de qué tecnología es «mejor». Depende de:
- ¿Qué tipo de cáncer tiene el paciente?
- ¿Dónde está el tumor?
- ¿Necesita seguimiento a largo plazo?
- ¿Tiene implantes o es niño?
- ¿El centro tiene la experiencia y los recursos?
En Vigo, como en muchos lugares de Europa, los hospitales grandes ya usan PET-MRI para cáncer de próstata, cerebro y hígado. Pero para un paciente con linfoma, el PET-CT sigue siendo la opción más rápida y efectiva.
La oncología moderna no se trata de tener la tecnología más avanzada. Se trata de usar la correcta en el momento correcto.
¿Cuál es la diferencia entre PET-CT y PET-MRI?
El PET-CT combina una imagen metabólica (PET) con una tomografía computarizada (CT), que muestra la anatomía con radiación. El PET-MRI combina el mismo PET con una resonancia magnética (MRI), que no usa radiación y ofrece mejor contraste de tejidos blandos. La principal diferencia es que el PET-MRI da más detalle en órganos como el cerebro, hígado o pelvis, pero tarda más y cuesta más. El PET-CT es más rápido, más accesible y sigue siendo el estándar para muchos cánceres.
¿El MRI puede reemplazar al PET-CT en todos los casos?
No. El MRI es excelente para ver la forma y la extensión local del tumor, pero no siempre detecta si una célula es cancerosa por su actividad metabólica. El PET sí lo hace, porque usa un rastreador que se acumula en células con alto metabolismo. En cánceres como el de pulmón o linfoma, el PET-CT sigue siendo más sensible para encontrar metástasis lejanas. El MRI solo es suficiente en casos específicos, como el cáncer de próstata localizado.
¿Es más seguro el PET-MRI por no usar radiación?
Sí, en parte. El MRI no usa radiación, pero el PET sí -aunque en el PET-MRI se reduce la dosis total en un 50% porque se elimina el escaneo CT. Por eso, el PET-MRI es mucho más seguro para niños, mujeres embarazadas (en casos extremos) y pacientes que necesitan múltiples seguimientos. Pero no es cero radiación. El rastreador radiactivo (como el 18F-FDG) aún se inyecta.
¿Por qué el PET-MRI no es el estándar universal?
Por tres razones: costo, tiempo y complejidad. Un PET-MRI cuesta más del doble que un PET-CT. El estudio dura casi el doble de tiempo, lo que dificulta el flujo de pacientes. Y requiere radiólogos y técnicos especializados en ambas tecnologías. Muchos hospitales no tienen los recursos para mantenerlo. Además, en muchos cánceres comunes, el PET-CT ya funciona muy bien.
¿Qué avances hay en 2026 en imágenes oncológicas?
En 2026, los avances más importantes son: 1) Equipos PET-MRI más rápidos, como el BioMatrix 600, que reducen el tiempo de escaneo a 6 minutos; 2) Nuevos rastreadores como el 68Ga-PSMA-11 para próstata y el 68Ga-DOTA-TATE para tumores neuroendocrinos; y 3) Inteligencia artificial que analiza patrones en imágenes para predecir cómo responderá el cáncer al tratamiento, antes de que se inicie. Todo esto apunta a una oncología más personalizada.
José Luis Gimenez
febrero 23, 2026 AT 09:04Me encanta cómo explicaste esto, como si fuera un libro de texto que no te aburre. El PET-CT es el viejo confiable, pero el PET-MRI es como el Ferrari de la oncología: caro, lento, y te deja sin aliento cuando funciona bien. En mi hospital lo usamos solo para próstata y cerebro, y hasta los pacientes lo notan: '¿Esto es el futuro?' Sí, José, es el futuro. Y aún así, el 70% de los casos siguen con PET-CT porque es más rápido y el seguro lo paga. No hay magia, hay logística.
Y ojo: el 68Ga-PSMA-11 no es un 'nuevo rastreador', es el nuevo estándar. Ya lo usan en Barcelona desde 2022. ¿Por qué no lo mencionaste? Porque no quieres que te corrijan, ¿verdad?
sara iglesias
febrero 24, 2026 AT 07:23Leonardo Curiel
febrero 25, 2026 AT 16:08Interesante análisis, aunque superficial. El texto omite el principal problema técnico: la corrección de atenuación en PET-MRI. No es un detalle menor. En imágenes del hígado, sin una buena corrección por la densidad de tejidos, el PET puede subestimar la actividad tumoral en hasta un 40%. Y eso no lo dice nadie. Los papers de la RSNA 2023 lo confirman: el 68% de los errores en PET-MRI provienen de artefactos de atenuación mal corregidos.
La IA que predice respuesta al tratamiento? Sí, es real. Pero los algoritmos están entrenados con datos de centros estadounidenses. En España, la variabilidad en los equipos y protocolos hace que esos modelos fallen en un 30% de los casos. No es magia, es estadística mal aplicada.
Y el 68Ga-PSMA? Sí, es útil, pero solo en tumores con expresión de PSMA. En cánceres neuroendocrinos, el 68Ga-DOTA-TATE es superior. Pero nadie lo menciona porque no es rentable. La industria vende lo que tiene más margen, no lo que es mejor.
La oncología no es tecnología. Es decisión clínica. Y la decisión clínica no se toma con imágenes. Se toma con historia clínica, biopsia, y juicio médico. Las imágenes solo confirman o descartan. Y aún así, nos venden esto como revolución.
El autor del post es ingeniero, no radiólogo. Por eso no entiende que la precisión no es un número, es un consenso entre especialistas. Y ese consenso aún no existe para PET-MRI en la mayoría de los cánceres.
Jose Luis Gracia Perez
febrero 27, 2026 AT 06:25¿Alguien más se dio cuenta de que el texto confunde 'resonancia magnética' con 'MRI'? Es una abreviatura en inglés, pero en español se dice 'resonancia magnética', no 'MRI'. Y no es un detalle menor: es un error de terminología médica básica. Si uno no sabe escribir correctamente los términos, ¿cómo vamos a confiar en sus análisis? Además, '18F-FDG' debe ir con guion, no con espacio. Y '68Ga-PSMA-11' también. La ortografía médica no es opcional.
Por otro lado, el uso de 'estándar de oro' es correcto, pero se usa en plural: 'estándares de oro'. Y en la tabla, la columna 'PET-MRI' debería estar justificada a la derecha, no centrada. Pequeños errores, pero que desgastan la credibilidad. ¿Dónde está el revisor? ¿Quién corrigió esto?
Trinidad Martinez
febrero 28, 2026 AT 20:21Santiago Ríos
marzo 1, 2026 AT 22:51Gracias por este post. Realmente me ayudó a entender por qué mi mamá tuvo que hacer PET-MRI y no PET-CT. Yo pensaba que era por capricho del hospital. Ahora sé que fue por su tipo de cáncer y porque necesita seguimiento a largo plazo. Me emocionó leer que el PET-MRI reduce la radiación. Mi mamá tiene 52 años, y si tiene que hacer 5 estudios más en los próximos años, cada mSv cuenta.
Lo que más me impactó fue lo de los niños. Nunca pensé en eso. Mi primo tiene 10 años con leucemia y hace seguimiento cada 3 meses. Siempre le hacen PET-CT. Ahora voy a hablar con su oncólogo. Tal vez haya una alternativa mejor. Gracias por abrirme los ojos.
Brock Ramirez
marzo 2, 2026 AT 12:57Me encanta cómo el post termina con esa frase: 'la oncología moderna no se trata de tener la tecnología más avanzada. Se trata de usar la correcta en el momento correcto'.
Eso es filosofía pura. No es solo medicina. Es ética. Es humildad. Es reconocer que no todo lo nuevo es mejor, y que no todo lo viejo es obsoleto.
En la vida, igual. No necesitas el último iPhone para ser feliz. No necesitas el PET-MRI para curarte. Necesitas un equipo que te conozca. Que escuche. Que decida con sabiduría, no con presupuesto.
Gracias por recordarnos que la tecnología sirve al ser humano, no al revés.
Daiana Souza Moreira
marzo 3, 2026 AT 20:55Saul Hair Design
marzo 5, 2026 AT 18:59Bibiana René
marzo 6, 2026 AT 22:03Me encanta este post, pero... no entiendo por qué no se habla de los pacientes que no pueden hacer MRI por claustrofobia. Mi hermana tiene tumores en el hígado y no aguantó ni 10 minutos en la máquina. Se desmayó. Y el PET-CT le dieron en 15 minutos. No es que el PET-MRI no sea bueno, es que no sirve para todos. ¿Y si no hay alternativa? ¿Se queda sin diagnóstico? Por favor, que no se olvide que la tecnología tiene que servir a la persona, no al revés. 🙏
María Florencia
marzo 8, 2026 AT 14:27