Rehabilitación tras un derrame cerebral: Cómo recuperar funciones después de una lesión cerebral
 dic, 23 2025
dic, 23 2025
¿Qué pasa en el cerebro después de un derrame cerebral?
Un derrame cerebral no es solo un evento repentino. Es el inicio de un proceso largo, que puede durar meses o años. Cuando una parte del cerebro se queda sin sangre, las células nerviosas mueren. Pero no todo está perdido. El cerebro tiene una capacidad asombrosa: puede reorganizarse. A esto se le llama neuroplasticidad. Es como si el cerebro reasignara tareas: las funciones perdidas en una zona dañada se transfieren a áreas sanas. Estudios con resonancia magnética muestran que, en solo 2 a 4 semanas de terapia específica, el cerebro ya empieza a formar nuevas conexiones. No es magia. Es biología. Y eso significa que, con el tratamiento adecuado, muchas personas recuperan movilidad, habla o incluso la capacidad de caminar.
Las tres fases de la recuperación: No hay un solo camino
La recuperación no es lineal. Se divide en tres etapas claras, y cada una requiere un enfoque distinto.
- Fase de recuperación natural (días a semanas): Aquí, el cerebro se calma. La hinchazón baja, y algunas funciones vuelven solas. No es rehabilitación activa, pero sí crítica. Si no se mueve el brazo o la pierna, los músculos se endurecen. Por eso, los fisioterapeutas colocan las extremidades en posiciones correctas y hacen movimientos pasivos, dos o tres veces al día, para evitar contracturas. El 30-50% de los pacientes sin esta atención desarrollan contracturas permanentes.
- Fase de reentrenamiento (semanas a meses): Es cuando el trabajo real empieza. Aquí se repite, se repite y se repite. Levantar un vaso, caminar unos pasos, decir una palabra. Cada repetición reprograma el cerebro. Los terapeutas usan pistas visuales: señalar el freno de la silla de ruedas, dibujar una línea en el suelo para caminar. Se fijan metas pequeñas: mover los dedos 5 grados más esta semana. La constancia es lo que cuenta. El 60% de los pacientes que logran metas semanales mejoran su autonomía en un 40% en tres meses.
- Fase de adaptación (meses a años): Algunas funciones no vuelven. No es fracaso. Es adaptación. Se instalan barras de agarre en el baño, se cambia la cocina para que se pueda usar con una sola mano, se aprende a vestirse con botones magnéticos. Aquí también entra la salud mental. El 30-35% de los supervivientes de derrame cerebral desarrollan depresión. No es tristeza normal. Es una consecuencia biológica del daño cerebral. El apoyo psicológico no es opcional. Es parte del tratamiento.
Las tres terapias clave: Física, ocupacional, del habla
No hay una sola terapia que lo arregle todo. Son tres, y todas son esenciales.
- Terapia física: Se enfoca en mover el cuerpo. No es solo caminar. Es equilibrio, fuerza, coordinación. Las técnicas más efectivas son: el entrenamiento con restricción (poner una venda en el brazo sano para obligar a usar el afectado), que mejora la función motora un 30% más que la terapia tradicional; y el uso de dispositivos robóticos, como el Lokomat, que ayuda a caminar con precisión. Estos sistemas aumentan la velocidad de marcha hasta un 50% más que la fisioterapia convencional. También se usa la estimulación eléctrica funcional: pequeños impulsos eléctricos en los músculos débiles, que mejoran la fuerza en la muñeca y la mano entre un 25% y 45%.
- Terapia ocupacional: Se trata de volver a hacer lo cotidiano. Afeitarse, cepillarse los dientes, cocinar, vestirse. Los terapeutas no solo enseñan a hacerlo de otra manera. Rediseñan el entorno. Cambian los mangos de las puertas, instalan sillas de ducha con respaldo, adaptan cubiertos con manijas gruesas. La meta no es volver a ser como antes, sino ser independiente como se es ahora. Estudios muestran que los pacientes que reciben terapia ocupacional tienen un 37% más de adherencia a su rutina diaria.
- Terapia del habla y lenguaje: No solo es hablar. Es tragar, entender, leer, escribir. El 40% de los pacientes con derrame cerebral tienen disfagia (dificultad para tragar), lo que puede llevar a neumonías. Los logopedas enseñan ejercicios de deglución, cambios de postura al comer, y técnicas para mejorar la claridad del habla. También usan sistemas de comunicación alternativa, como tabletas con imágenes, si el habla no vuelve. La recuperación del lenguaje puede tardar hasta dos años, pero muchos logran comunicarse de forma efectiva.
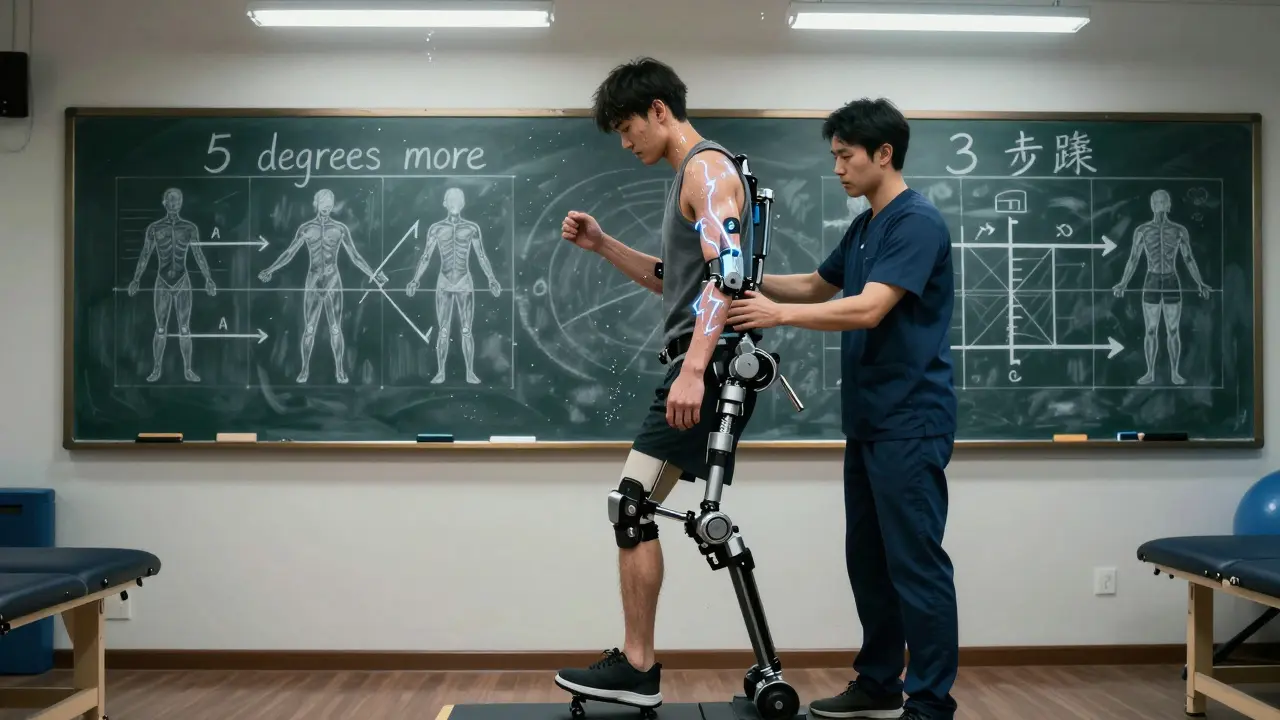
El equipo que lo hace posible: Nadie se recupera solo
Un buen programa de rehabilitación no lo hace un solo terapeuta. Lo hace un equipo. Médicos, neurólogos, fisioterapeutas, terapeutas ocupacionales, logopedas, psicólogos, nutricionistas, trabajadores sociales. Y la familia. Cada uno tiene un rol. El fisioterapeuta mejora la movilidad. El psicólogo maneja la frustración. El nutricionista evita la desnutrición, que ralentiza la recuperación. Pero lo que marca la diferencia real es la coordinación. Estudios del American Stroke Association muestran que en centros donde el equipo se reúne semanalmente para revisar el progreso del paciente, los resultados funcionales mejoran un 22%.
¿Cuánto y cuándo se debe hacer?
La intensidad y el momento son decisivos. La recomendación estándar: tres horas diarias, cinco días a la semana, en una unidad de rehabilitación especializada. Pero lo más importante es empezar pronto. La Sociedad Británica de Fisioterapia encontró que los pacientes que empiezan ejercicios de alta intensidad dentro de las 24 horas posteriores al derrame mejoran un 35% más en movilidad que los que esperan. No se trata de correr. Se trata de no perder tiempo. La ventana de máxima plasticidad es en las primeras semanas. Después, sigue habiendo mejora, pero es más lenta.
La tecnología que está cambiando todo
La rehabilitación ya no es solo con manos y palabras. La tecnología está ayudando a hacerlo más preciso y efectivo.
- Realidad virtual: Los pacientes juegan juegos en pantallas que simulan caminar por una calle o agarrar frutas. Mejoran la función de los brazos hasta un 28% más que con terapia tradicional.
- Dispositivos portátiles: Relojes o brazaletes que cuentan pasos. No son solo para contar. Motivan. Los pacientes que los usan dan un 32% más de pasos al día.
- Estimulación magnética transcraneal (TMS): Un dispositivo que envía impulsos magnéticos al cerebro. Aumenta la actividad en las áreas dañadas. Cuando se combina con fisioterapia, mejora la recuperación motora un 15-20%.
- Telerehabilitación: Sesiones por video. Estudios recientes muestran que es tan efectiva como las sesiones presenciales para el 85% de los tratamientos. Ideal para quienes viven lejos de centros especializados.

Lo que realmente marca la diferencia: Motivación y entorno
La ciencia dice que el 40% de la variación en los resultados de rehabilitación depende de un solo factor: la motivación del paciente. No es la gravedad del derrame. No es la edad. Es la voluntad de seguir intentando. ¿Cómo se fomenta? Con metas pequeñas, con logros visibles, con apoyo emocional. La familia juega un papel clave. Cuando los familiares participan en las sesiones, la adherencia al plan sube un 37%. También importa el entorno. Una casa con escaleras, puertas estrechas y suelos resbaladizos es un peligro. Una casa adaptada es una herramienta de recuperación. Cambiar una sola cosa -como instalar una barra en el baño- puede evitar una caída que retrasaría meses de progreso.
Lo que viene: El futuro de la recuperación
La investigación avanza rápido. Ya se prueban medicamentos que estimulan el crecimiento de nuevas neuronas, aumentando el factor BDNF. También se combinan cirugías de reconstrucción craneal con rehabilitación, logrando un 25% más de mejora cognitiva en pacientes con lesiones traumáticas. La inteligencia artificial está empezando a analizar imágenes cerebrales y ajustar los programas de terapia en tiempo real, según cómo responde cada cerebro. No es ciencia ficción. Es lo que se está probando ya en hospitales de primera línea.
¿Qué esperar en el largo plazo?
No todos recuperan lo mismo. Algunos caminan sin ayuda. Otros necesitan una silla de ruedas. Algunos hablan con claridad. Otros usan dispositivos electrónicos para comunicarse. Eso no significa fracaso. Significa adaptación. El objetivo no es volver a ser como antes. Es volver a vivir. Con independencia. Con dignidad. Con calidad de vida. El 70% de los supervivientes necesitan terapia continua después de salir del centro de rehabilitación. Y eso está bien. La recuperación no termina cuando se va del hospital. Sigue en casa, en la calle, en la vida diaria. Lo importante es no parar. Cada paso, cada repetición, cada intento, cuenta.
Andrea Coba
diciembre 24, 2025 AT 01:25Esto me dio esperanza. Mi abuela tuvo un derrame y al principio pensamos que ya no iba a volver a hablar, pero con terapia ocupacional y paciencia, hoy puede pedir su café sin ayuda. No es milagro, es constancia.
diana jahr
diciembre 24, 2025 AT 16:34La neuroplasticidad es real pero nadie te dice que cuesta un huevo mantener la motivación cuando llevas 6 meses sin ver progreso. Yo lo sé porque lo viví. Lo único que me salvó fue tener un terapeuta que me hacía reír mientras levantaba una cuchara 2 centímetros. No subestimen el poder del humor en la rehabilitación.
José Luis Alonso Gallardo
diciembre 26, 2025 AT 11:38En mi barrio hay una mujer que usa una silla de ruedas desde hace 8 años y cada mañana sale a caminar con su bastón hasta la esquina. Dice que no es por recuperar la marcha, sino por recordarle al mundo que aún está aquí. Eso es más fuerte que cualquier robot.
José Manuel Martín
diciembre 27, 2025 AT 14:38¡Oye, esto es puro fuego! No me lo creía hasta que vi a mi cuñado, que después del derrame no podía decir ‘cuchara’ y ahora hace chistes en la mesa. La terapia del habla no es solo mover labios, es reescribir tu identidad. Y sí, la realidad virtual ayuda, pero lo que realmente enciende el cerebro es el cariño de quien te dice ‘vamos, otra vez’.
JULIO ANDINO
diciembre 27, 2025 AT 15:12¿Y quién les paga todo esto? La neuroplasticidad es un cuento para vender máquinas caras. En España, la sanidad pública te da 12 sesiones de fisioterapia y te echan. La ‘rehabilitación especializada’ es un lujo para ricos. Y lo de la telerehabilitación… ¿en qué planeta vives? Mi tía tuvo que hacer ejercicios con un video de YouTube y una silla. No hay magia, hay desigualdad.
Amaia Davila Romero
diciembre 27, 2025 AT 16:26Claro, hablan de ‘neuroplasticidad’ como si fuera una bendición divina… pero nadie menciona que el 90% de los que se recuperan bien tienen familia con dinero, tiempo y redes. Yo vi cómo mi hermano, sin seguros privados, se quedó sin terapia al mes. La ciencia no es el problema. El sistema es el cáncer.
Martin Dávila
diciembre 28, 2025 AT 18:34¿Realidad virtual? ¿Estimulación magnética? ¿Telerehabilitación? Todo eso es un engaño para que las clínicas cobren más. Mi vecino usó un reloj que contaba pasos… y se cayó en la ducha porque no miraba dónde ponía el pie. La tecnología no reemplaza el ojo humano. Y si te dicen que ‘el 85% funciona’, ¿quién lo midió? ¿Un vendedor de robots?
Ana Elrich
diciembre 30, 2025 AT 04:24La clave está en el modelo de cuidado centrado en la persona, no en el protocolo. La neuroplasticidad es un fenómeno emergente del sistema nervioso, pero su expresión clínica depende del contexto socioafectivo. Sin co-creación de metas, sin validación emocional, cualquier intervención técnica se convierte en un ejercicio mecánico sin significado. La familia no es un apoyo: es un eje terapéutico.
Luis Hinojosa
diciembre 30, 2025 AT 05:55En México, muchos no tienen acceso a terapeutas, pero sí a vecinos, hijos, o incluso abuelos que aprenden los ejercicios de YouTube y los practican en el patio. No necesitas robots para mover un brazo. Necesitas alguien que te diga ‘hoy lo haces conmigo’. La tecnología ayuda, pero la humanidad cura. Y eso no se compra en un hospital privado.
JAvier Amorosi
diciembre 31, 2025 AT 15:52Yo lo vi en mi papá. Dos años de terapia. Nada de robots. Solo repeticiones, paciencia y un montón de café. No hubo milagros. Pero sí progreso. Y eso es suficiente.
carol galeana
enero 1, 2026 AT 01:50Esto es pura propaganda farmacéutica. La ‘neuroplasticidad’ es un término usado por quienes venden dispositivos caros. La verdadera recuperación es el tiempo, la suerte y evitar caer en depresión. Todo lo demás es ruido. Y si crees que la telerehabilitación es tan efectiva como la presencial, no has visto cómo se hacen las sesiones en zonas rurales: con wifi de 2G y un hijo de 12 años traduciendo órdenes.
jeannette karina villao leon
enero 1, 2026 AT 02:26El 70% necesita terapia continua? Claro, porque el sistema no los deja ir. En mi país, si no tienes dinero, te dan un folleto y te dicen ‘vuelve en un año’. No es rehabilitación, es abandono disfrazado de esperanza.